ACRODERMATITE ENTEROPÁTICA SÍMILE: RELATO DE CASO
Resumo
Trata-se de um relato de caso de Acrodermatite Enteropática – Símile de paciente do gênero feminino, cor branca, detectada aos 5 meses de idade e tratada com suplementação de zinco. A etiologia pode ser devido a um erro inato do metabolismo configurado por herança autossômica recessiva, ou devido a fatores pessoais e/ou ambientais. O acompanhamento da lactente até a total suspensão da terapia é necessário para verificar episódio ou não de recorrência do quadro.
Palavras‐Chaves: Acrodermatite; Deficiência de Zinco; Erros Inatos do Metabolismo dos Metais
Introdução
Acrodermatite Enteropática é uma doença resultante da deficiência de absorção de zinco pelo trato gastrointestinal, ocasionando valores séricos reduzidos deste elemento. Sua etiologia pode ser devido a um erro inato do metabolismo configurada por herança autossômica recessiva, ou devido a fatores pessoais e/ou ambientais, como prematuridade, síndrome de má absorção intestinal, intestino curto, baixa ingesta de zinco, entre outros.
O zinco é um elemento essencial a diversas funções do metabolismo e sua falta desencadeia lesões cutâneas acrais e periorificiais, diarreia crônica, perda de peso, alopecia, retardo do crescimento e imunodeficiência.
O presente trabalho relata um caso clínico de Acrodermatite Enteropática atendido no Hospital do Pênfigo, na cidade de Uberaba, estado de Minas Gerais, Brasil no ano de 2013. Justifica-se pelo fato dessa doença ter uma baixa incidência na população, sendo mais observada em grupos específicos, como os prematuros internados em unidades de terapia intensiva e idosos.
Foram consultadas as seguintes bases de dados: Medline, SciELO, Lilacs-Bireme e Cochrane e os trabalhos selecionados de acordo com relevância no período de 1974 a 2015. Os pais do paciente assinaram o termo de consentimento livre e esclarecido (TCLE).
Relato de Caso
AAC, gênero feminino, branca, 5 meses, natural de São José do Rio Preto/SP, procedente de Fernadópoles/SP. Nascida de parto cesariano com 31 semanas devido à insuficiência placentária materna, com peso de nascimento de 1,300 quilogramas, internada em Unidade de Terapia Intensiva por 55 dias desde o nascimento. Em aleitamento materno exclusivo.
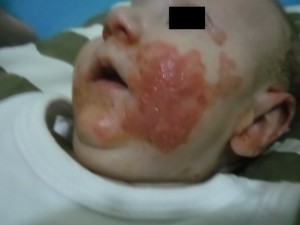
Em junho de 2013 a lactente iniciou quadro de manchas avermelhadas em região perilabial, com posterior evolução para manchas semelhantes periungueais de mãos e pés e por último acometimento de regiões genitais e membros inferiores. As máculas aumentavam de tamanho gradualmente, conforme a Figura 1.
A lactente apresentava, também, fezes amolecidas e dificuldade em ganhar peso. Não apresentava outros sintomas sistêmicos. O quadro não apresentou melhora com uso de antibióticos e antifúngicos orais e tópicos, nem com corticóides e imunomoduladores tópicos.
Ao exame físico apresentava-se em bom estado geral, corada, hidratada, anictérica, acianótica, emagrecida. Abdome globoso, timpânico, ruídos hidroaéreos normais, ausência de visceromegalia. Os aparelhos cardiorrespiratórios encontravam-se sem alterações. Visualizavam-se máculas avermelhadas, de bordos bem delimitados, brilhantes, úmidas em regiões perilabial, borda ocular esquerda, periauriculares, pavilhões auriculares, nádegas, virilha e grandes lábios vaginais, coxas direita e esquerda, falanges, regiões periungueais de mãos e pés, braços e pernas e região occipital posterior. Apresentava, também, úlcera de decúbito em região lombar.
O exame laboratorial evidenciou nível de zinco sérico de 63,4 (70 a 120 ug/dL) em 04/09/2013.
Iniciou-se reposição de zinco em 07/09/2013, na forma de gluconato, na dose de 100 mg por dia por via oral. Oito dias após o início da reposição de zinco houve clareamento importante das máculas e remissão de algumas lesões, além de melhora no estado geral da lactente.
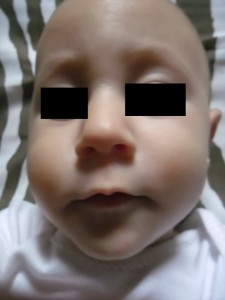
E, por fim, vinte e dois dias após o início do tratamento era possível observar remissão de quase 100% das máculas, conforme observado na Figura 2.
É necessário ressaltar ainda, que assim como o aspecto clínico foi melhorando, seus níveis séricos de zinco também foram aumentando, chegando ao fim do tratamento a níveis fisiológicos de zinco sérico (Valor de Zinco sérico (µg/dL), normal: 70 a 120 µg/dL), conforme método de dosagem do zinco: Espectrometria de Absorção Atômica.
Os níveis séricos de zinco desde o início do acompanhamento médico: 04/09/2013 – 63,4 µg/dL, 07/10/2013- 121,2 µg/dL, 07/11/2013-92,6µg/dL, 11/12/2013-128,4 µg/dL, 13/01/2014-105,1 µg/dL, 10/03/2014- 156,0 µg/dL, 22/04/2014-174,5 µg/dL, 12/06/2014-213,0 µg/dL, 19/08/2014-216,0 µg/dL, 22/10/2014-122,1 µg/dL, 10/12/2014-85,7 µg/dL.
Em 29/04/2014 a dose de gluconato de zinco foi diminuída para 80 mg por dia. Em 21/06/2014 a dose de gluconato de zinco foi novamente diminuída para 60 mg por dia. Em 25/08/2014 a dose de gluconato de zinco foi reduzida para 40 mg por dia. Em 29/10/2014 a dose foi novamente reduzida para 30 mg por dia e assim se manteve até janeiro de 2015.
A paciente não apresentou recidiva das lesões e evoluiu com ganho de peso e melhora importante do estado geral e do desenvolvimento neuropsicomotor.
Discussão
O zinco é um dos principais elementos químicos em humanos por exercer funções catalíticas, estruturais e regulatórias.1 Ele é um cofator essencial para várias enzimas em todo metabolismo e tem um papel importante no crescimento e desenvolvimento, na proliferação celular e reparação tissular. Também tem um papel imunológico importante ao deprimir a atividade citotóxica de linfócitos T killers e a capacidade fagocítica e bactericida de neutrófilos.2-9
O termo Acrodermatite Enteropática (AE) refere-se a uma patologia rara, de origem autossômica recessiva, em que há uma desordem na absorção do zinco, tipicamente observada após o desmame, requerendo substituição de zinco ao longo da vida.10-16 De distribuição mundial tem incidência estimada de 1 para 500.000 nascidos vivos, e não há predileção por sexo ou raça. O aleitamento materno exclusivo é um fator de proteção e uma efetiva terapia, devido à presença, neste leite, de um ligante de baixo peso molecular, que faz aumentar a absorção de zinco no trato gastrointestinal dos lactentes.2,10,11,16-18 A princípio, uma mutação de um gene foi reportada em camundongos e denominada de “lethal milk” (lm).2,10,11,19,20 Posteriormente, isolou-se o gene da Acrodermatite Enteropática, sendo o SLC39A4, localizando na região do cromossoma 8q24-3, que codifica o transportador do zinco, Zip 4.5,12,13,16,19
Em contraste, a deficiência transitória e sintomática de zinco (AE símile), quadro autolimitado, geralmente ocorre entre a 8ª e 24ª semana de vida e pode ocorrer mesmo em crianças em aleitamento materno exclusivo, prematuras ou atermos. Na maioria dos casos é devido a quantidades baixas de zinco no leite materno, apesar dos níveis séricos maternos estarem normais.1,10,11,14,15,18 Além disto, após a suplementação de zinco, há um aumento nos níveis séricos, mas não no leite materno. É observado uma secreção defeituosa de zinco pelas glândulas mamárias devido a não absorção efetiva do zinco plasmático para a mama, sugerindo-se, então, uma deficiência ou mau funcionamento do ligante de zinco.1,10,12,15,20 Estudo indica que o gene transportador do zinco SLC30A2 (ZnT2) seja o responsável por esta transferência defeituosa.19
A concentração de zinco no leite materno normalmente cai de forma exponencial durante o curso da lactação. A concentração na primeira semana é de 80 a 110 mmol/litro e na quarta, de 30 a 80 mmol/litro. O nível mínimo aceitável desta concentração na 20ª semana é de 11 a 12 mmol/litro. A concentração de zinco no leite materno de mães de prematuros ou atermos não difere.11,12
Há casos descritos na literatura de prematuros em aleitamento materno exclusivo que desenvolvem os sintomas de deficiência de zinco, e cujo leite materno apresenta níveis normais de zinco.4,10,11 Estes casos são mais complexos devido a inúmeros fatores fisiológicos e orgânicos. O grande acúmulo de zinco ocorre no 3º trimestre de gestação, portanto, a quantidade de zinco corporal é inversamente proporcional ao grau de prematuridade. Além disto, os prematuros estão propensos a um balanço negativo de zinco até 60 dias de vida, secundários à má absorção de zinco, ao aumento da secreção intestinal de zinco, ao aumento da demanda de zinco devido ao rápido crescimento e desenvolvimento e à perda fecal alta deste elemento.1,2,4,10,12,18 Este quadro foi mais observado em prematuros entre 25 e 33 semanas de gestação.11
A deficiência transitória sintomática de zinco e a Acrodermatite enteropática compartilham as mesmas características clínicas, e incluem erupção eritematosa, vesicobolhosa, ou psoriasiforme, simétrica, em regiões perioral e perineal, com distribuição acral das lesões, paroníquia, onicodistrofia, fezes amolecidas, alopecia, febre, distúrbios do crescimento, conjuntivite e alterações comportamentais, como irritabilidade e prostração.2-4,6-11,13,15-17
Na deficiência transitória sintomática de zinco, o efeito da suplementação de zinco é rápido, levando apenas de 3 dias a 2 semanas para haver o clareamento das lesões cutâneas. O tratamento nestes casos é mantido até o desmame. Em contraste, na Acrodermatite Enteropática congênita a suplementação de zinco é por toda a vida.2,11
Mas, ainda é importante reportar as diferenças existentes entre as variantes da acrodermatite enteropática congênita e acrodermatite enteropática adquirida, consideradas doenças que, até a contemporaneidade, são de importância diagnóstica. É importante, também e e reconhecer a etiologia da deficiência de zinco em infantes.11
Congênita: Adquirida
1) Acrodermatite Enteropática: Suplementação inadequada de zinco:
- a) Baixo teor de zinco no leite materno;
- b) Nutrição parenteral total com baixo conteúdo de zinco.
2) Prematuridade:
- a) Baixo estoque de zinco (obtido a partir do 3º trimestre);
- b) Baixa absorção de zinco e perda fecal alta.
3) Má absorção:
- a) Fibrose cística;
- b) Infecção por HIV.
Além dessas diferenças apresentadas é importante destacar outras causas de deficiência adquirida de zinco e que podem resultar em lesões cutâneas semelhantes às relatadas anteriormente: Síndromes de má absorção intestinal, queimaduras extensas, doença de Crohn, anemia falciforme, doença celíaca, malignidades sistêmicas, insuficiência pancreática, disfunção tubular renal, drogas, defeitos na secreção mamária de zinco, síndrome do intestino curto, dietas ricas em fitatos (leguminosas) e cálcio, nutrição parenteral total.3
A AE tem como diagnósticos diferenciais: psoríase, dermatite seborreica, dermatite atópica, dermatite de contato, impetigo, candidíase mucocutânea, histiocitose X, deficiência de biotina e de múltiplas carboxilases.2,6,11
O tratamento de escolha é a suplementação de zinco, que pode ser feita através de preparações orais à base de acetato, gluconato, sulfato ou aminoácido quelato, numa dose média de 1 a 2 mg de zinco elementar/kg/dia.2,12,17
O caso descrito neste trabalho trata-se, provavelmente, de uma deficiência transitória e sintomática de zinco em função da prematuridade, embora não seja possível estabelecer a causa precisa devido a não dosagem de zinco no leite materno. Foi possível chegar a esta conclusão por causa dos seguintes fatores:
– Início das lesões cutâneas com 3 meses de vida, quando a lactente ainda estava em aleitamento materno exclusivo;
– Prematuridade (31 semanas) e longo período de internação em Unidade de Terapia Intensiva;
– Melhora rápida com a suplementação de zinco.
Contudo, ainda é necessário o acompanhamento da lactente até a total suspensão da terapia, para verificar episódio ou não de recorrência do quadro, que, se ocorrer, fala a favor de Acrodermatite Enteropática. Não menos importante é acompanhar gestações futuras da mãe, devido a uma possível deficiência do ligante de zinco nas glândulas mamárias, que, se existir, irá ocasionar o mesmo quadro clínico em gestações subsequentes.
Referências
- Stevens J, Lubitz L. Symptomatic zinc deficiency in breast-fed term and premature infants. J Paediatr Child Health. 1998; 34: 97-100.
- Kiechl-Kohlendorfer U, Martin Fink F, Steichen-Gersdorf E. Transient symptomatic zinc deficiency in a breast-fed preterm infant. Paediatr Dermatol. 2007; 24(5): 536-40.
- Perafán-Riveros C, Sayago LF, Alves ACF, Sanches, JA. Acrodermatitis Enteropathica: case report and review of the literature. Pediatr Dermatol. 2002; 19(5): 426 – 31.
- Barbarot, S. Chantier E, Kuster A, Hello M, Roze JC, Blouin E et al. Symptomatic acquired zinc deficiency in at-risk premature infants: high dose preventive supplementation is necessary. Pediatr Dermatol. 2010; 27(4): 380 – 3.
- Sanchez JE, Barham KL, Sangueza OP. Acquired acrodermatitis enteropathica: case report of an atypical presentation. J Cut Pathol. 2006; 34: 490 – 3.
- Mostafa WZ, Al-Zayer AA. Acrodermatitis enteropathica in Saudi Arabia. Int J Dermatol. 1990; 29(2):134 – 8.
- Lee SY, Jung YJ, Oh TH, Choi EH. A case of acrodermatitis enteropathica localized on the hands and feet with a normal serum zinc level. Ann Dermatol. 2011;23: S88-90.
- Prasad AS. Zinc in human health: effect of zinc in immune cells. Mol Med. 14: 353 – 7.
- Brocard A, Dreno B. Innate immunity: a crucial target for zinc in the treatment of inflammatory dermatosis. J Europ Acadof Dermatol and Venereol. 2011; 25:1146 – 52.
- Young HS, Khan ASA, Power S, Ehrhardt P, Coulson IH. Case 4. Clin Exper Dermatol. 2003; 28: 109-10.
- Stapleton KM,Toughlin OE, Relic PJ.Transient zinc deficiency in a breast-fed premature infant. Austral J Dermatol.1995; 36: 157 – 59.
- Azevedo P M C, Gavazzoni-Dias MFR, Regazzi Avelleira JCR, Lerer C, Sousa AS, Azulay DRAzevedo P M C. Acrodermatitis enteropathica in a full-term breast-fed infant: case report and literature review. Internat J Dermatol. 2008; 47: 1056-7.
- Chue C D, Rajpar S F, Bhat J. Na acrodermatitis enterophatica-like eruption secondary to acquired zinc deficiency in an exclusively breast-fed premature infant. Internatl J Dermatol. 2008; 47:372-3.
- Tatlican S, Yamangokturk B, Eren C, Gulbahar O, Fatma Eskioglu F. A diagnostic challenge: a case of acrodermatitis enteropathica without hypozincemia and with maternal milk of low zinc level. Pediatr Dermatol. 2010; 27 (5): 534 – 5.
- Agarwal S, Gopal K. Acrodermatitis enteropathica in a breast-fed infant. Depart Dermatol Venereol. 2007; 77: 209.
- Karadag A S, Bilgili S G, Calka O. Acrodermatitis enteropathica in three siblings. Indian J Dermatol Venereol. 2013; 79: 268 – 9.
- Kharfi M,El Fékih N, Aounallah-Skhiri H, Schmitt S, Fazaa B, Kury S, Kamoun MR. Acrodermatitis enteropathica: a review of 29 Tunisian cases. Int J Dermatol. 2010; 49: 1038 – 44.
- Chew AL, Chan I, McGrath JA, Atherton DJ. Infantile acquired zinc deficiency resembling acrodermatatis enteropathica. Clin Experiment Dermatol. 2005; 30: 578 – 602.
- Santiago F, MatosJ, Moreno A, Schmitt S, Bezieau S, Tellechea O. Acrodermatitis enteropathica: a novel SLC39A4 gene mutation found in a patient with an early-onset. Pediatr Dermatol. 2011; 28 (6): 735 – 36.
- Radja N, Charles-Holmes R. Acrodermatitis enteropathica – lifelong follow-up and zinc monitoring. Clin Experiment Dermatol. 2002; 27: 62 – 3.
Anexos
Figura 1: Início do desenvolvimento das lesões em setembro de 2013. Máculas eritematosas, brilhantes e bem delimitadas, periorificiais.
Fonte: próprio autor.
Figura 2: Maio de 2014. Seis meses após início da suplementação de zinco. Clareamento total das lesões, sem sequelas.
Fonte: próprio autor.
Autores
Kelly Dematte Silva Mattede1; Lusvarghi B H M Beatriz Helena Martins Lusvarghi2; Bárbara Regina Martins Lusvarghi3*
1 Pós graduada em Dermatologia – (Médica).
2 Pós graduada em Dermatologia – (Médica da Prefeitura de Poços de Calda. Minas Gerais).
3 Especialista em pediatria – (Médica Pediatra do Hospital Universitário Mario Palmério da Universidade Federal de Uberaba. Minas Gerais).