ELABORAÇÃO DE UM PROTOCOLO DE PREVENÇÃO DE ÚLCERA POR PRESSÃO
Resumo
Introdução: A úlcera por pressão é um importante agravo de saúde gerando complicações ao paciente e aumento de despesas hospitalares, devido ao seu alto custo de tratamento. Entretanto é uma afecção totalmente prevenível, evitando suas graves consequências. Objetivo: Foi elaborado um protocolo de prevenção de úlcera por pressão, com objetivo de sistematizar a assistência aos pacientes com risco para o seu desenvolvimento e instituir medidas preventivas com os recursos disponíveis no Hospital da Santa Casa de Misericórdia de Vitória (HSCMV), por meio de abordagem multidisciplinar e dos familiares/cuidadores. Método: Trata-se de um estudo com delineamento de pesquisa não experimental, descritivo, do tipo revisão de literatura. Conclusão: Conclui-se que se torna vantajosa a implementação deste protocolo, atenuando a variabilidade de conduta clínica e garantindo um atendimento mais qualificado ao paciente.
Introdução
Úlcera por pressão (UP), popularmente conhecida como escara, é uma lesão localizada na pele e/ou tecido subjacente, resultante de pressão isolada ou combinada com fricção e/ou cisalhamento (pressão exercida quando o paciente é movido na cama e/ou cadeira) entre a pele e uma superfície externa. Ocorre geralmente em regiões de proeminência óssea em contato com superfície de apoio. Esta compressão prolongada gera uma diminuição no fluxo sanguíneo local, reduzindo a oferta nutricional e a oxigenação do tecido, favorecendo o surgimento de isquemia tecidual e necrose 1.
Representa uma condição comum, porém amplamente evitável, que exerce impacto econômico importante para o sistema de saúde. Os custos de saúde associados ao cuidado de UP são o terceiro maior, depois dos relacionados ao câncer e às doenças cardiovasculares.2,3 Isso se deve especialmente ao prolongamento da hospitalização. Também está relacionada à piora do prognóstico do paciente, aumentando o risco de infecções, como osteomielite e sepse.1,2
Despertou-se o interesse em desenvolver este trabalho quando, durante a prática de internato, foram verificados os altos índices de UP nas diversas enfermarias e quando foi utilizado como base um trabalho realizado no internato de clínica médica dois, na disciplina de geriatria. Buscou-se reunir informações mais relevantes em relação à prevenção da úlcera por pressão sob a forma de um protocolo que deve ser utilizado desde a admissão hospitalar do paciente até a sua alta, para atenuar a variabilidade de conduta clínica e garantir um atendimento mais qualificado ao paciente. Também foi elaborado um folder com orientações importantes para os cuidadores de pacientes vulneráveis, que visa à identificação de lesões precoces e à realização de sua prevenção.
Epidemiologia
As taxas de incidência da UP na literatura variam amplamente, devido às características do nível do cuidado, diferenciando-se em cuidados agudos, cuidados de longa permanência e atenção domiciliar. Nos EUA, a incidência de UP varia de 0,4 a 38% nos cuidados agudos, de 2,2 a 23,9% nos cuidados prolongados e de 0 a 17% em cuidados domiciliares.2
No Brasil, existem poucos trabalhos sobre a incidência de UP. No entanto, estudos demonstraram que a incidência estimada de UP em clínica médica é de 42,6%; em unidades cirúrgicas, 39,5%; e em unidades de terapia intensiva, de 10,62% à 62,5%. A grande incidência sugere uma atuação insuficiente dos profissionais da saúde, junto aos pacientes hospitalizados.4
Fatores de risco e áreas suscetíveis
A susceptibilidade individual para desenvolvimento desta afecção depende da atuação de uma série de fatores que se conjugam com as alterações de perfusão tecidual. Fatores de risco intrínsecos (inerentes ao indivíduo) para o surgimento de UP incluem idade avançada, restrição ao leito, tabagismo, déficit cognitivo e sensorial, desnutrição e outras comorbidades que afetam a integridade dos tecidos e a cicatrização (como incontinência urinária, edema, hipoalbuminemia, desnutrição e condições que afetam a microcirculação). Fatores de risco extrínsecos (relacionados ao mecanismo da lesão e independentes do indivíduo) incluem forças de fricção e cisalhamento, umidade e posicionamento. Pacientes confinados no leito por longos períodos são os principais desenvolvedores dessa lesão. Esses fatores de risco devem ser sempre avaliados pelo profissional de saúde na admissão dos pacientes.1,3
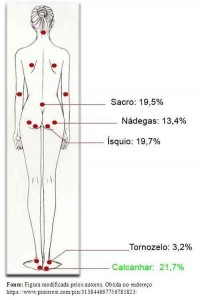
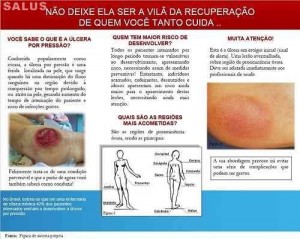
Não existe superfície do corpo que possa ser considerada imune aos efeitos isquêmicos da pressa, mas as UP frequentemente ocorrem sobre uma proeminência óssea. As regiões mais afetadas pela UP são: o calcanhar (21,7%), o ísquio (19,7%), o sacro (19,5%), as nádegas (13,4%) e o tornozelo (3,4%), demonstrados na Figura 1.
Figura 1: Regiões mais afetadas pela UP
Fonte: Figura modificada pelos autores. Obtida no endereço https//www.pinterest.com/pin313844667756781823/
Além disso, a localização da úlcera nas extremidades é um fator associado ao maior tempo de cicatrização. Portanto, a UP do calcanhar, por ser a úlcera mais comum e estar relacionada ao maior tempo de cicatrização, deve ser alvo de medidas preventivas específicas.3,5
Classificação
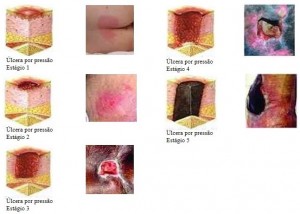
As úlceras por pressão são feridas classificáveis de acordo com a sua gravidade e profundidade. O sistema de estadiamento mais comumente utilizado é o do National Pressure Ulcer Advisory Panel (NPUAP). Esta classificação encontra-se descrita na Figura 2.
Fonte: Figura modificada pelos autores. Obtida no endereço http://www.npuap.org/resources/educational-and-clinical-resources/pressure-ulcer-category-staging-illustrations/
Estratificação de risco e manejo
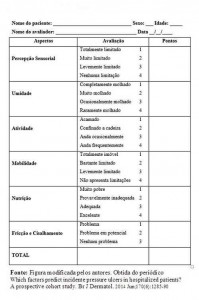
A adoção de escalas de risco para o aparecimento de UP facilita a tomada de decisões, auxiliando o profissional a determinar o plano de cuidados e programar as condutas preventivas. A escala de Braden (Figura 3) é a mais amplamente utilizada, e engloba os seguintes fatores: percepção sensorial, umidade, atividade, mobilidade, nutrição, fricção e cisalhamento. O seu uso durante a avaliação de fatores de risco possibilita verificar a condição clínica do paciente.1
Figura 3: Escala de Braden
O profissional de enfermagem é um dos principais cuidadores do paciente acamado com úlcera por pressão, entretanto, a prevenção da UP é um processo multidisciplinar, que se inicia no reconhecimento dos pacientes de risco e na pronta instituição de medidas preventivas específicas para esses pacientes, já que o senso comum entre os autores diz que a prevenção da UP é menos onerosa e mais importante que as propostas de tratamento.6
Objetivos
Objetivo geral
Elaborar um protocolo de prevenção de úlcera por pressão para ser implantado nas enfermarias do Hospital da Santa Casa de Misericórdia de Vitória.
Objetivos específicos
Sistematizar a assistência aos pacientes com risco para o desenvolvimento de úlcera por pressão e instituir medidas preventivas aos recursos disponíveis no Hospital da Santa Casa de Misericórdia de Vitória (HSCMV), por meio de abordagem multidisciplinar e dos familiares/cuidadores.
Justificativa
A literatura internacional mostra que a introdução de protocolos de prevenção de UP e de programas educativos diminui a incidência dessa afecção. Em hospital de longa permanência, após intervenção educativa, a incidência foi reduzida de 23% para 5%, e em unidade de ortopedia, de 55% para 29%. Os programas educativos devem atingir os profissionais e familiares/cuidadores para obterem maior sucesso.3,6
A prevenção da úlcera por pressão é relevante, tanto para o paciente, reduzindo a sua morbidade e tempo de internação, quanto para o hospital, diminuindo custos. Diante desses dados e da existência de poucos protocolos práticos deste tema, torna-se válido o desenvolvimento deste instrumento.4
Método
Desenho do estudo
O presente trabalho trata-se de um estudo com delineamento de pesquisa não experimental, descritivo, qualitativo, do tipo revisão de literatura. Foram consultadas as seguintes bases de dados: MEDLINE, SciELO e LILACS-BIREME pelo site da PubMed com literatura nacional e internacional; sendo selecionados artigos publicados nos últimos 15 anos com abordagem para úlcera por pressão. Para cada base de dados citadas acima, foram utilizadas as seguintes palavras-chave: 1) úlcera por pressão 2) protocolo 3) prevenção de úlcera por pressão correspondendo às seguintes Key-words: 1) pressure ulcer 2) protocol 3) pressure ulcer prevention, considerados descritores primários. Os descritores secundários foram: 1) procolo de úlcera por pressão 2) tratamento de úlcera por pressão, que corresponde às seguintes key-words: 1) pressure ulcer protocol 2) pressure ulcer treatment. A pesquisa bibliográfica incluiu artigos originais de pesquisa prospectiva e retrospectiva, artigos de revisão, editoriais e diretrizes escritos na língua portuguesa, espanhola e inglesa, sendo selecionados de acordo com sua relevância. Foram pesquisadas revisões bibliográficas dos últimos 15 anos, organizadas de acordo com a relevância classificada pelo próprio site PubMed. Foram selecionados 19 artigos de forma subjetiva, levando-se em conta a importância epidemiológica, medidas de prevenção e manejo clínico.
Elaboração do instrumento de avaliação
O instrumento de avaliação foi desenvolvido com base nas seções de prevenção dos guias e recomendações da NPUAP (National Pressure Ulcer Advisory Panel) 2014, da EPUAP (European Pressure Ulcer Advisory Panel) e da PPPIA (Pan Pacific Pressure Injury Alliance), nas quais as recomendações preventivas são, também, descritas e apoiadas em medicina baseada em evidência. Da mesma forma, foi utilizado o protocolo do Ministério da Saúde do ano de 2013, de modo complementar, por recomendações e informações relevantes. Aplicou-se também a escala de Braden com a finalidade de estratificar os riscos de UP.
Elaboração do folder educativo de prevenção de úlcera por pressão
O folder educativo sobre UP foi desenvolvido com base nas seções de prevenção dos guias e recomendações da NPUAP (National Pressure Ulcer Advisory Panel), da EPUAP (European Pressure Ulcer Advisory Panel) e da PPPIA (Pan Pacific Pressure Injury Alliance), cujas recomendações preventivas são descritas e apoiadas em medicina baseada em evidência. Foi utilizado também o protocolo do Ministério da Saúde, ano 2013 de forma complementar, através de recomendações e informações relevantes.
Protocolo de úlcera por pressão
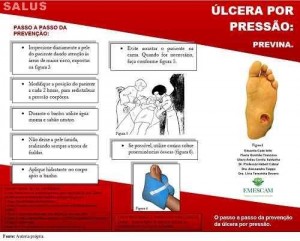
O desenvolvimento de um programa de intervenção precoce e personalizado para cada paciente é essencial para um plano de cuidado. Este protocolo é constituído por seis passos fundamentais para uma estratégia eficaz de prevenção da UP. Foi dividido em: avaliação de risco de desenvolvimento de UP, que deve ser realizada na admissão de cada paciente pelo profissional de saúde, para a identificação dos indivíduos com risco elevado; inspeção diária da pele, verificando de forma constante as alterações da mesma; manutenção de higiene e cuidados; suporte nutricional e alívio da pressão, com atenção especial à mudança de decúbito e deambulação precoce quando possível; entrega e explicação do folder educativo ao familiar e/ou acompanhante.7-10
É necessária a interação entre os profissionais de saúde, os pacientes e familiares/cuidadores, reforçando a importância da disciplina, da participação e colaboração durante a internação.
Primeiro passo: Avaliação de risco de desenvolvimento da UP na admissão
A avaliação de risco na admissão é realizada de forma objetiva e subjetiva, em todo paciente, independente do grupo etário. Este deve ser examinado sistematicamente na admissão, por meio da avaliação do risco de desenvolvimento de UP e da inspeção da pele do paciente, a fim de detectar UP já instaladas.11,12
Avaliação objetiva do risco
Para a avaliação objetiva do risco de desenvolvimento de UP no momento da admissão hospitalar, o enfermeiro deve aplicar a escala preditiva de risco validada em todos os pacientes submetidos ao regime de internação. Neste protocolo, adotou-se como escala preditiva a escala de Braden (Figura 3). Esta é a mais amplamente utilizada e irá nortear as medidas preventivas que serão implementadas em cada paciente, de acordo com sua pontuação. Tal escala engloba os seguintes subgrupos de avaliação: percepção sensorial, umidade, atividade, mobilidade, nutrição, fricção e cisalhamento. A inspeção da pele do paciente deve ser feita pelo enfermeiro nos locais de proeminência óssea, preferencialmente nas regiões mais acometidas pela UP.1,3
Avaliação subjetiva do risco
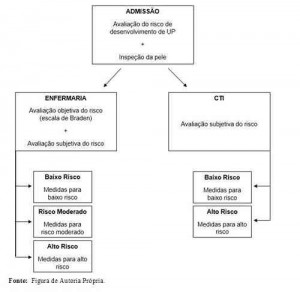
A escala preditiva objetiva (escala de Braden) deve ser sempre utilizada em conjunto com o julgamento clínico do enfermeiro. Em Centros de Terapia Intensiva (CTI), entretanto, essa escala apresentou desempenho ruim. Portanto, os pacientes admitidos em CTI devem ser avaliados quanto ao risco de desenvolvimento de UP somente por meio de avaliação subjetiva do enfermeiro, conforme esquematizado no fluxograma3 (Figura 4).
Figura 4: Fluxograma de classificação de risco
A avaliação subjetiva do enfermeiro deve levar em consideração fatores associados à incidência aumentada de UP, como o tempo de internação e a idade do paciente, além de outros descritos anteriormente. O tempo de internação maior do que 30 dias aumenta o risco de desenvolver UP em aproximadamente 18 vezes, demonstrando ser o fator mais associado à incidência de UP. Sabe-se que o sexo feminino é um fator de risco independente para o desenvolvimento de UP.3
Segundo passo: Inspeção diária da pele
Em pacientes com risco de desenvolvimento de UP moderado a alto (≤ 14 pontos na escala de Braden) deve ser feita a inspeção diária de toda a superfície cutânea, da cabeça aos pés, avaliando a temperatura, presença de eritemas e bolhas, que são indicadores de provável rompimento do tecido. Já em pacientes com risco baixo (15 a 18 pontos na escala de Braden), a inspeção da pele será realizada a cada 72 horas. Vale ressaltar que deve ser dada maior atenção às áreas corporais de risco elevado para UP, como o calcanhar, o ísquio, o sacro, as nádegas, o tornozelo, o trocânter, o maléolo, a escápula e o occipital.3,11,12
É importante que se tenha o conhecimento da classificação das UP, a fim de detectar lesões em estágios iniciais, quando há apenas hiperemia não branqueável em locais de proeminência óssea. O diagnóstico da UP em estágios iniciais permite uma abordagem mais eficaz para assim evitar a progressão das lesões.7
Na presença de hiperemia em locais de proeminência óssea, deve-se mudar o decúbito do paciente e reavaliar o local em 15 a 30 minutos. Se a hiperemia permanecer, constata-se UP em estágio I. Assim, o paciente e sua família devem ser orientados e conscientizados do problema. O diálogo com a família é importante para o esclarecimento de dúvidas e demonstra o comprometimento da equipe de saúde com a qualidade do atendimento.6
As alterações encontradas durante a inspeção da pele do paciente devem ser registradas na ficha de enfermagem (Figura 5). Esse documento contém o nome do paciente, a localização da(s) úlcera(s), a classificação da úlcera mais grave quanto ao seu estágio (NPUAP), origem quanto à etiologia (comunitária ou hospitalar) e cronograma de mudança de decúbito. O documento deve ser preenchido diariamente e arquivado no prontuário do paciente, tornando-se uma importante ferramenta para o acompanhamento da evolução do mesmo.
Figura 5 – Ficha de Enfermagem
Fonte: Figura modificada pelos autores: Obtida no periódico ùceras de pressão. Ver. Bras. Geriatr. Gerontol, 2010;4(1)36-43
Terceiro passo: Higiene e cuidados com a pele
A pele é nosso maior órgão, sendo a primeira barreira de defesa do organismo. Fatores como paralisia, insensibilidade e a idade avançada levam à atrofia da mesma, com afinamento da barreira protetora. Ela deverá ser alvo de cuidados específicos para evitar o seu comprometimento, já que a UP é justamente a quebra desta barreira. Como regra geral o objetivo é manter a pele limpa, bem hidratada e sem umidade excessiva.6 Seguem, abaixo, as principais recomendações:
- Utilizar, durante o banho, água morna e sabão neutro para reduzir a irritação e o ressecamento da pele. Evitar o uso de água quente e a excessiva fricção da pele.6,12
- Utilizar hidratantes (ácidos graxos essenciais) após o banho, ao menos uma vez por dia, nos pacientes idosos e/ou com pele ressecada. A pele seca é fator de risco para o desenvolvimento de UP.6
- Não massagear áreas de proeminência óssea ou áreas de hiperemia durante a hidratação. A aplicação de hidratante deve ser feita com movimentos suaves.6,12
- A equipe de enfermagem deve estar atenta à incontinência urinária e fecal, bem como outras fontes de umidade, como o suor e o exsudato de feridas.6
Quarto passo: Suporte nutricional
Existe uma estrita relação entre a desnutrição e o desenvolvimento de UP. A avaliação do estado nutricional através das medidas antropométricas do paciente portador de úlcera por pressão, ou em risco de desenvolvê-la, deve ser realizada no momento da admissão na instituição de saúde. Aqueles com risco de desnutrição e/ou com úlcera por pressão devem ser encaminhados para um nutricionista ou equipe nutricional multidisciplinar, a fim de realizar uma avaliação nutricional completa.2,11
A equipe formará um plano de cuidados para esses indivíduos, com a finalidade de corrigir eventual deficiência nutricional, já que esta deficiência contribui para a vulnerabilidade ao trauma, assim como causa retardo na cicatrização de feridas. Deve ser fornecida uma ingestão energética individualizada com base na condição médica e no nível de atividade subjacente. Se a ingestão de calorias ou proteínas for inadequada, os fatores que comprometem a ingestão devem ser tratados como parte da assistência integral ao paciente.2,11
Quinto passo: Alívio da pressão
A mudança de decúbito do paciente, a cada 2 horas, é um dos pilares mais importantes na prevenção de UP. Os pacientes acamados devem ser colocados de forma intercalada nos quatro decúbitos: ventral, dorsal, e laterais em sequência. O reposicionamento permite a redistribuição da pressão reduzindo a magnitude da mesma sobre áreas vulneráveis do corpo e mantendo a circulação sanguínea nas áreas de maior risco de desenvolvimento de UP.2,11,12
É fundamental que o paciente e o seu acompanhante estejam cientes da importância dessa medida preventiva. A conscientização da família é fundamental para unir esforços junto à equipe médica e de enfermagem, já que indivíduos informados apresentam menor risco de desenvolvimento de UP e menor gravidade de evolução do quadro. Por esse motivo, é essencial desenvolver e aplicar medidas educativas que abranjam todos aqueles envolvidos com os cuidados desses pacientes, e não apenas os profissionais de saúde .6 Neste trabalho foi desenvolvido um folder educativo, o qual será abordado no sexto passo da prevenção de UP.
Durante o reposicionamento do paciente, deve-se ter o cuidado de não fazer movimentos de fricção, ou seja, evitar arrastar o mesmo sobre o lençol. Além disso, sempre que possível, deve-se elevar a cabeceira da cama até no máximo 30 graus, pois o corpo do paciente tende a escorregar e consequentemente ocasionar movimentos de fricção e cisalhamento.7,8
Deve-se considerar, sempre que possível, a utilização de colchões de espuma reativa de alta especificidade ou colchões pneumáticos em pacientes de risco (Escore de Braden ≤ 18), para uma redistribuição da pressão de forma mais uniforme. Embora exija maior investimento, esta medida é custo-efetiva, pois tende a reduzir o tempo de hospitalização, já que visa à prevenção do aparecimento da UP.11 Quando não disponíveis, pode-se utilizar o colchão de ar. Além disso, áreas de proeminência óssea devem ser protegidas com travesseiros ou almofadas (exemplos: joelho, calcanhar, tornozelo).7,11 A proteção do calcanhar, em especial, é de extrema importância, pois é o local mais acometido por UP, além do que, as úlceras desenvolvidas nas extremidades apresentam maior tempo de cicatrização, ou seja, curam mais lentamente elevando os custos de internação.5,9,11
Sexto passo: Informar o cuidador através da entrega de folder educativo
A literatura tem corroborado a importância da adoção de medidas educativas na prevenção de UP. Este trabalho propôs construir um folder educativo sobre a UP, prático e de fácil compreensão, para os cuidadores e familiares, contendo conceitos e medidas importantes na prevenção.
O folder (Figuras 6 e 7) foi divido em 5 seções: definição da úlcera por pressão, risco de desenvolvimento, áreas do corpo mais acometidas, identificação precoce da lesão e, por último, medidas eficazes de prevenção. Esse material deve ser entregue aos acompanhantes dos pacientes internados, visando incluir a participação deles no cuidado da prevenção do desenvolvimento da UP. Para isso, torna-se fundamental a entrega do folder, pelo profissional de saúde, explicando o seu conteúdo, e demonstrando que o material funciona como um lembrete do que deverá ser realizado pelo cuidador durante a internação hospitalar do paciente.
Figura 6: Folder educativo – externa
Figura 7 Folder educativo – interna
Conjunto de medidas preventivas
Medidas preventivas especificas
Por último, é de fundamental importância programar um plano de prevenção individualizado que englobe os seis passos descritos anteriormente, facilitando, dessa forma, a ação da equipe de saúde. As medidas preventivas devem ser específicas para o nível de risco (baseado na escala de Braden e na avaliação subjetiva do paciente) no qual o paciente se encontra. A avaliação clínica subjetiva do enfermeiro deverá ser soberana em relação à escala, perante a existência de fatores de risco e de comorbidades inerentes ao desenvolvimento de UP, classificando o paciente como alto risco, e, dessa forma, sendo instituídas as ações específicas para este subgrupo.11,12 Serão descritas adiante as medidas que devem ser implementadas em cada grupo específico de pacientes.
Pacientes de baixo risco
Medidas preventivas utilizadas em pacientes com 15 a 18 pontos na escala de Braden:11,12
- Inspeção completa da pele a cada 72 horas, com atenção nas áreas com maior risco de desenvolvimento de UP;
- Conscientização do paciente e do acompanhante sobre as medidas preventivas, através de orientações e entrega do folder educativo, reforçando a importância da prevenção de UP;
- Realização da mudança do decúbito do paciente a cada duas horas pela equipe de enfermagem ou cuidadores, de acordo com cronograma de mudança de decúbito;
- Higienização e hidratação da pele, sempre a mantendo limpa e seca;
- Avaliação do estado nutricional utilizando um instrumento de rastreio nutricional válido e fiável para determinar o risco nutricional e fornecer uma ingestão energética individualizada com base na condição médica e no nível de atividade subjacente;
- Aplicar dispositivos de suspensão nos calcâneos.
Pacientes de risco moderado
Medidas preventivas utilizadas em pacientes com 13 a 14 pontos na escala de Braden:11,12
- Inspeção diária da pele de forma completa, com atenção nas áreas com maior risco de desenvolvimento de UP;
- Conscientização do paciente e do acompanhante sobre as medidas preventivas através de orientações e entrega do folder educativo, reforçando a importância da prevenção de UP;
- Realização da mudança do decúbito do paciente a cada duas horas pela equipe de enfermagem ou cuidadores, de acordo com cronograma de mudança de decúbito;
- Higienização e hidratação da pele, sempre a mantendo limpa e seca;
- Utilização de colchões de espuma reativa de alta especificidade;
- Avaliação do estado nutricional utilizando um instrumento de rastreio nutricional válido e fiável para determinar o risco nutricional e para fornecer uma ingestão energética individualizada com base na condição médica e no nível de atividade subjacente;
- Aplicação de dispositivos de suspensão nos calcâneos;
- Manejo da umidade, com cuidado especial nos pacientes portadores de incontinência fecal ou urinária, ou lesões exsudativas;
- Medidas para evitar pressão e stress de cisalhamento, como evitar inclinação do leito maior que 30 graus;
Pacientes de alto risco
Medidas preventivas utilizadas em pacientes com pontuação ≤ 12 pontos na escala de Braden:11,12
- Inspeção diária da pele, a fim de reavaliar riscos e detectar as UP precocemente;
- Conscientização do paciente e do acompanhante sobre as medidas preventivas através de orientações e entrega do folder educativo, reforçando a importância da prevenção de UP;
- Realização da mudança do decúbito do paciente a cada duas horas pela equipe de enfermagem ou cuidadores, de acordo com cronograma de mudança de decúbito;
- Utilização de colchões de espuma reativa de alta especificidade;
- Aplicação de dispositivos de suspensão nos calcâneos;
- Manejo da umidade, com cuidado especial nos pacientes portadores de incontinência fecal ou urinária, ou lesões exsudativas;
- Medidas para evitar pressão e stress de cisalhamento, como evitar elevação do leito maior que 30 graus;
- Higienização e hidratação da pele, sempre a mantendo limpa e seca;
- Avaliação do estado nutricional utilizando um instrumento de rastreio nutricional válido e fiável para determinar o risco nutricional e para fornecer uma ingestão energética individualizada com base na condição médica e no nível de atividade subjacente;
- Providência e promoção de uma ingestão diária e adequada de líquidos com vista à hidratação do paciente;
- Utilização de superfícies de apoio dinâmico com pequena perda de ar, se possível;
- Manejo da dor, avaliando tratamento medicamentoso quando necessário.
Discussão
A população em risco de desenvolvimento de UP tende a aumentar devido a fatores como o envelhecimento, aumento na incidência de imobilidade, além de doenças crônicas, como: diabetes, obesidade e doenças vasculares.14,15 Devido a essa mudança no perfil epidemiológico populacional, existe a necessidade imediata de se estabelecer meios eficazes com a finalidade de prevenir a UP. Uma abordagem coordenada com o foco global na prevenção é mais promissora para alcançar melhoras no prognóstico do paciente e economias de custo do que as mudanças isoladas ou alterações destinadas exclusivamente a tratamento.14
As estratégias de intervenção incluem mudanças específicas de prevenção de UP, em combinação com estratégias educativas e melhoria da qualidade do manejo. Isso indica a importância da orientação da família, dos cuidadores e do próprio paciente. A maioria dos estudos na literatura demonstra que a intervenção preventiva, que pode ser abordada através da criação de protocolos e métodos educativos, teve um efeito positivo.15
Em relação ao uso de escalas de estratificação de risco, não há evidências de que diminuem a incidência de úlceras de pressão. Entretanto, a Escala de Braden oferece o melhor equilíbrio entre sensibilidade e especificidade, além de ser a melhor estimativa do risco, sendo mais precisa do que o julgamento clínico dos enfermeiros em predizer o risco de desenvolvimento de úlceras por pressão. Devido a isso, o método de estratificação tem sua importância, visando à detecção precoce e a adoção de intervenções adequadas.16
De acordo com o guia rápido do EPUAP, NPUAP e PPPIA de 2014, não há recomendação para utilização da escala de Braden para estratificar os níveis de risco dos pacientes. Entretanto, o protocolo de prevenção de UP do Ministério da Saúde recomenda a utilização da escala de Braden para estratificar os níveis de risco de UP e guiar as medidas específicas de prevenção.11
No protocolo proposto neste trabalho de conclusão de curso, está inclusa a estratificação de risco através da escala de Braden devido à melhor precisão no julgamento do risco de UP, da fácil aplicabilidade, de seu reconhecimento, além de também ser recomendado pelo protocolo do Ministério da Saúde.12
Estudos na literatura indicam que os instrumentos de avaliação objetiva de UP no formato de escalas, apesar da sua importância, não são rotineiramente utilizados pelas equipes de enfermagem na identificação do risco de úlceras por pressão na prática clínica, e indicam, também, que os enfermeiros confiam mais em seus próprios conhecimentos e em suas experiências do que nas evidências de pesquisa para decidir o manejo da UP.17
Apesar do reconhecido benefício da profilaxia e da existência de diretrizes aceitas para prevenção de UP, as intervenções na prática clínica não são executadas de forma consistente.18 Muitas são as variáveis, incluindo atitudes inadequadas de determinadas equipes de enfermagem que favorecem o desenvolvimento de UP. As dificuldades mais comumente reportadas na literatura para prevenção de UP são: condição dos pacientes, falta de tempo, de pessoal, de conhecimento, de rotina, de continuidade dos cuidados, além de escassez de implantação nos hospitais de superfície de pressão de redistribuição (por exemplo, colchões de alta densidade, almofadas de cadeira).19
Espera-se que, através da implementação deste protocolo no Hospital da Santa Casa de Misericórdia de Vitória, ocorra diminuição da incidência de UP, melhorando o prognóstico dos pacientes e reduzindo os custos hospitalares.
Conclusão
A incidência da úlcera por pressão pode refletir a qualidade dos serviços de saúde prestados, uma vez que a sua prevenção é de fácil realização e de baixo custo. A literatura indica que os custos para o tratamento de uma UP são substancialmente maiores em relação aos da sua prevenção.13 É uma afecção frequente em pessoas acamadas, sugerindo um cuidado inadequado, e amplamente evitável, que exerce impacto econômico importante para o sistema de saúde.
Nota-se a importância do conhecimento de toda a equipe de saúde e dos familiares e/ou cuidadores envolvidos no cuidado para o controle deste problema. Dessa forma, conclui-se que se torna vantajosa a implementação não só deste protocolo, atenuando a variabilidade de conduta clínica e garantindo um atendimento mais qualificado ao paciente, como também a divulgação do folder educativo, para que cuidadores/familiares orientados sejam parceiros dos profissionais de saúde, na prevenção de úlceras de pressão.
Referências
1 Chou R, Dana T, Bougatsos C, Blazina I, Starmer AJ, Reitel K, et al. Pressure ulcer risk assessment and prevention: a systematic comparative effectiveness review. Ann. Intern. Med. 2013 Jul;159(1):28-38.
2 Reddy M, Gill SS, Rochon PA. A. Preventing pressure ulcers: a systematic review. JAMA. 2006 Aug 23;296(8):974-84.
3 Petzold T, Eberlein-Gonska M, Schmitt J. Which factors predict incident pressure ulcers in hospitalized patients? A prospective cohort study. Br J Dermatol. 2014 Jun;170(6):1285-90.
4 Anselmi ML, Peduzzi M, França Junior I. Incidência de úlcera por pressão e ações de enfermagem. Acta Paul Enferm. 2009;22(3):257-64.
5 Bergstrom N, Smout R, Horn S, Spector W, Hartz A, Limcangco MR. Stage 2 pressure ulcer healing in nursing homes. J Am Geriatr Soc. 2008 Jul;56(7):1252-8.
6 Luz SR, Lopacinski AC, Fraga R, Urban CA. Úlceras de pressão. Rev. Bras. Geriatria & Gerontologia. 2010;4(1):36-43.
7 Smith ME, Totten A, Hickam DH, Fu R, Wasson N, Rahman B, et al. Pressure ulcer treatment strategies: a systematic comparative effectiveness review. Ann. Intern. Med. 2013 Jul 2;159(1):39-50.
8 Lyder CH. Pressure ulcer prevention and management. JAMA., 2003 Jan 8;289(2):223-6.
9 Lyman V. Successful heel pressure ulcer prevention program in a long-term care setting. J. Wound Ostomy Continence Nurs. 2009 Nov-Dec;36(6):616-21.
10 European Pressure Ulcer Advisory Panel and National Pressure Ulcer Advisory Panel. Prevention and treatment of pressure ulcers: quick reference guide. Washington DC: National Pressure Ulcer Advisory Panel, 2009.
11 National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel and Pan Pacific Pressure Injury Alliance. Prevention and Treatment of Pressure Ulcers: Quick Reference Guide. Emily Haesler (Ed.). Cambridge Media: Osborne Park, Australia; 2014.
12 Anvisa, Ministério da Saúde, Fiocruz. Protocolo para prevenção de úlcera por pressão, 2013.
13 Demarré L, Van Lancker A, Van Hecke A, Verhaeghe S, Grypdonck M, Lemey J, et al. The cost of prevention and treatment of pressure ulcers: A systematic review. Int. J. Nurs. Stud. 2015 Nov;52(11):1754-74.
14 Dealey C, Posnett J, Walker A. The cost of pressure ulcers in the United Kingdon. J. Wound Care. 2012 Jun;21(6):261-2, 264, 266.
15 Soban LM, Hempel S, Munjas BA, Miles J, Rubenstein LV. Preventing pressure ulcers in hospitals: A systematic review of nurse-focused quality improvement interventions. Jt Comm J Qual Patient Saf.2011 Jun;37(6):245-52.
16 Pancorbo-Hidalgo PL, Garcia-Fernandez FP, Lopez-Medina IM, Alvarez-Nieto C.Risk assessment scales for pressure ulcer prevention: a systematic review. J. Adv. Nurs.2006 Apr;54(1):94-110.
17 Samuriwo R, Dowding D. Nurses’ pressure ulcer related judgements and decisions in clinical practice: a systematic review. Int J Nurs Stud. 2014 Dec;51(12):1667-85.
18 Waugh SM. Attitudes of Nurses Toward Pressure Ulcer Prevention: A Literature Review. Medsurg Nurs.2014 Oct;23(5):350-7.
19 Silva RC,Figueiredo, NM, Meireles IB. 3.ed. Feridas, fundamentos e atualizações em enfermagem. São Caetano do Sul: Yendis 2007.
Autores
Olavo Corrêa Arêas Saldanha1; Flávio Gusmão Trancoso2; Eduardo Cade Leite3; Marcela Souza Lima Paulo4; Alessandra Tieppo5; Lívia Terezinha Devens6; Fabiano Quarto Martins7; Renato Lirio Morelato8; Hebert Wilson Santos Cabral9
1,2,3 Acadêmico Medicina, Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória – EMESCAM.
4 Doutora pela Universidade Federal de Minas Gerais – UFMG, Bióloga, Professora do Curso de Graduação em Medicina da Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória – EMESCAM.
5 Especialista em Clínica Médica, Geriatria e Gerontologia, Administração Hospitalar e Economia da Saúde, Médica.
6 Especialista em Clínica Médica e Geriatria e Gerontologia, Médica.
7 Especialista em Clínica Médica e Gastroenterologia, Médico, Professor e Coordenador do Internato de Clínica Médica II de Medicina da Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória – EMESCAM.
8 Doutor pela Universidade Federal do Espírito Santo – UFES, Médico, Professor da Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória – EMESCAM e Coordenador da Residência Médica em Geriatria do Hospital Santa Casa de Misericórdia de Vitória – HSCMV.
9 Doutor pela Universidade Federal Fluminense – UFF, Médico, Professor e Coordenador do Centro de Pesquisa da Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória – EMESCAM.