ALERGIA À PROTEÍNA DO LEITE DE VACA: ESTADO DA ARTE
Resumo
Objetivo: verificar o estado da arte nas condutas tomadas na prática pediátrica no tema alergia à proteína do leite de vaca. Método: revisão sistematizada na base de dados Pubmed de 2005 a 2015. Alergia à proteína do leite de vaca é a principal alergia alimentar da infância. O seu diagnóstico ainda é de difícil realização na prática clínica e a falta de padronização da pesquisa laboratorial, um desafio. A importância da condução correta na suspeita ou diagnóstico confirmado é vista no grande potencial de impacto no crescimento e desenvolvimento das crianças submetidas à restrição alimentar.
Descritores (Palavras-chave)
Criança; Hipersensibilidade a Leite; Hipersensibilidade Alimentar
Introdução
As denominações intolerância e alergia aos alimentos têm sido muito confundidas na prática médica. Alergia ou hipersensibilidade alimentar envolve resposta imunológica do organismo contra uma proteína heteróloga. Já a intolerância alimentar, como por exemplo, intolerância a lactose – que envolve a deficiência de uma enzima (lactase) – não depende de hipersensibilidade. 1
A prevalência de alergias alimentares na infância varia de 6% – 10%, 2,3,4 sendo que os alimentos mais frequentemente envolvidos são leite de vaca, ovo, trigo, milho, soja, frutos do mar e amendoim.5,6 Dentre as alergias alimentares, a alergia à proteína do leite de vaca (ALV) é a mais comum em crianças (prevalência entre 2% – 3%). 7,8,910,11,12,13 Cinqüenta por cento dos casos de ALV são diagnosticados no primeiro mês de vida. Frequentemente ocorre dessensibilização à proteína do leite de vaca com o avançar da idade, chegando a redução de aproximadamente 75% nos três primeiros anos de vida e de 90% até os 6 anos de vida.11
O diagnóstico correto da ALV é importante para evitar o uso inadequado de dietas restritivas, que podem trazer prejuízo para o desenvolvimento da criança,11,13,14,15,16,17 ou de fórmulas especiais de alto custo, inacessíveis para a maioria das famílias. O objetivo dessa pesquisa é verificar o estado da arte nas condutas tomadas na prática pediátrica no tema alergia à proteína do leite de vaca.
Método
Estratégia de Pesquisa
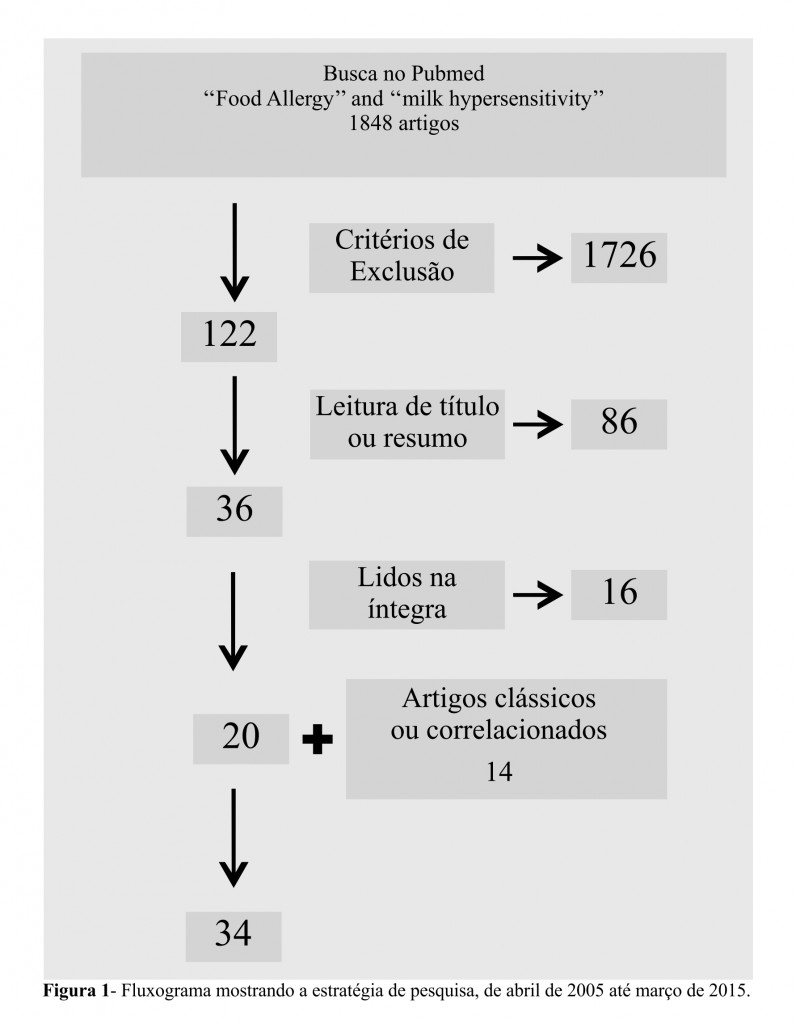
A revisão foi feita na base de dados do Pubmed/Medline considerando artigos publicados entre 2005 e 2015. As publicações foram selecionadas a partir dos termos: “Milk hypersensitivity” e “Food Allergy”, definidos pelo Medical Subject Headings (MESH). Os textos foram filtrados por data de publicação, idioma (português, inglês e espanhol) e idade (do nascimento aos 18 anos), considerando os demais critérios de inclusão e exclusão. Todos os passos estão demonstrados na figura 1.
Critérios de Inclusão e exclusão
Considerou-se objeto de estudo artigos originais, artigos clássicos relacionados, meta-análises e guidelines, que envolviam estudos clínicos com humanos. Foram excluídas comunicações rápidas, cartas ao editor, textos incompletos e estudos experimentais com animais.
Estratégia de seleção
Artigos não relacionados foram selecionados pela leitura de títulos. Por meio da leitura dos resumos foram excluídos trabalhos que fugiam ao tema. Os artigos restantes foram lidos integralmente e selecionados pela relevância na contribuição ao tema. Artigos clássicos e correlacionados ao tema, que não apareceram na busca, foram incluídos a partir da busca direta de autores de notório conhecimento e de grupos especializados na área. Os dois pesquisadores analisaram de forma independente os artigos e chegaram a um consenso na inclusão dos selecionados.
Imunologia e Manifestações Clínicas
Após ingestão do leite de vaca sua proteína é fagocitada pelas células apresentadoras de antígeno (CAAs), localizadas na mucosa intestinal ou pulmonar. As CAAs processam o antígeno e apresentam seus epítopos ao linfócito T auxiliar. 3 Possivelmente, a partir da ação reguladora da interleucina (IL) – 10 sobre a resposta Th2 haverá o desenvolver da tolerância ou iniciará a sensibilização. Em resposta a IL-10 haverá aumento dos níveis de IgG4, específica para proteínas do leite de vaca, e redução dos níveis de IgE, no mecanismo de desenvolvimento de tolerância.18
A alergia à proteína do leite de vaca (ALV) pode ser decorrente de uma reação imunológica Ig (imunoglobulina) E mediada, de uma reação mista (mediada por IgE e células) ou de reação não IgE mediada.11,19
A reação IgE mediada é a resposta imunológica mais comum. 17 Nela, após um primeiro contato com o antígeno, inicia-se a fase de sensibilização: os linfócitos T Th2 secretam citocinas IL-4, IL-5 e IL-13, que estimulam os linfócitos B a produzirem IgE. A IgE se liga a superfície dos mastócitos estimulando a liberação de histamina. A partir de um novo contato com o alergeno, após o organismo sensibilizado, se inicia a fase efetora da reação de hipersensibilidade imediata (tipo I) que pode ocorrer dentro das primeiras 12 – 24 horas. 3 As reações imediatas normalmente ocorrem em poucos minutos ou até 2 horas após exposição.11,20 Ela é caracterizada por uma resposta imune inflamatória aguda no sítio de exposição ao alérgeno. Esta resposta também é regulada pelos linfócitos T Th2 que atuam estimulando a maturação e o recrutamento das células efetoras – neutrófilos e eosinófilos – para o local de exposição ao antígeno. 3
Às reações mistas há participação da imunoglobulina E, linfócitos T e citocinas pró-inflamatórias. São exemplos deste grupo: esofagite eosinofílica, gastroenterite eosinofílica, dermatite atópica e asma.1,11
As manifestações não mediadas por IgE compreendem reações de hipersensibilidade mediadas por células, sendo que possivelmente envolvem reações do tipo citotóxicas e por imunocomplexos. Nesse grupo aparecem manifestações de apresentação tardia com tendência à cronicidade.1 Elas normalmente ocorrem após 48 horas da exposição ao alérgeno, podendo ter seu início postergado até 1 semana.11
A maioria das crianças apresenta sintomas nos seguintes sistemas: gastrointestinal (50% – 60%), pele (50% – 60%), e respiratório (20% – 30%),16 quando há dois ou mais sistemas acometidos, há maior chance de ser ALV.11 Manifestações neurológicas e cardiovasculares também podem estar presentes, porém mais relacionadas à anafilaxia.1 As manifestações clínicas mais comuns estão apresentas na Tabela 1.
Diagnóstico
Na avaliação diagnóstica das reações adversas a alimentos, a avaliação clínica e a epidemiologia têm papel fundamental. 11,16,17,19,20 A história familiar de alergia em parentes de primeiro grau aumenta o risco de ALV. O risco de alergia, de uma forma geral, aumenta em torno de 20-40%, se houver história de atopia em parentes de primeiro grau, e em até 70% se pai e mãe atópicos.16,21
Segundo revisão sistemática da Cochrane (2006), crianças expostas ao leite de vaca ou fórmulas à base de soja, antes dos 6 meses de idade, apresentam maior risco de desenvolverem alergia ou intolerância a alimentos. 22 A incidência de ALV é menor em crianças alimentadas exclusivamente com leite materno quando comparada às alimentadas com fórmula, antes dos 6 meses de idade.16,23
Diante da suspeita clínica é possível realizar alguns testes diagnósticos. Nos casos de hipersensibilidade do tipo I, a determinação da IgE sérica específica tem sido muito utilizada. Os valores séricos aumentados de IgE são indicativos de sensibilização à proteína presente em um alimento, porém não definem que este alimento é o causador dos sintomas. Deve-se sempre associar a história clínica ao resultado do exame. 5,11,17 Esse teste pode auxiliar na indicação de qual alimento será pesquisado em teste de provocação oral. De toda forma, também pode ocorrer reação cruzada com epítopos de outras proteínas.
Outro teste utilizado é o teste cutâneo de hipersensibilidade imediata (skin prick test) que avalia a sensibilização ao alérgeno.11 Esse teste apresenta 95% de valor preditivo negativo e é de fácil realização, entretanto, só avalia as reações mediadas por IgE, portanto, não são úteis nas reações mediadas por células. 1 Já o patch test, no qual são utilizados adesivos com antígenos específicos que são aderidos a pele do paciente, avalia reação de hipersensibilidade celular. 7,18 No entanto, ele ainda tem papel limitado no diagnóstico das ALV devido à falta de padronização na preparação e aplicação do antígeno. Não há superioridade entre a determinação da IgE total ou os teste intradérmicos. 11
Os testes de provocação oral são considerados o principal exame para se estabelecer o diagnóstico de ALV. O padrão ouro para o diagnóstico é o teste de provocação oral duplo cego placebo controlado.11,13,17 No entanto, devido à dificuldade de realização, tem-se utilizado o teste de provocação oral aberto (paciente e médico cientes). 1,11
Para a realização do exame faz-se a exclusão do possível alimento alergênico da dieta do paciente. Após 2 a 4 semanas de exclusão pode-se oferecer o alimento ao paciente, em ambiente onde possa ser oferecido suporte caso haja algum evento adverso. 5,9,16
Inicia-se o procedimento com exame físico do paciente a fim de comparar possíveis alterações que venham a aparecer durante o teste. 16 Umedecem-se os lábios do paciente com um pouco de fórmula infantil com proteína inteira do leite de vaca ou leite de vaca in natura. Após 30 minutos administra-se 10 ml por via oral, com um esquema progressivo de aumento de volume a cada 20-30 minutos até completar 150 minutos. 25 O paciente deve ser observado por mais 2 horas após oferecido o último volume de dieta e examinado novamente antes de ser liberado, com ênfase no exame sistema respiratório e da pele.16
Nos casos em que há história clara de reação imediata à proteína do leite de vaca somada à IgE específica positiva, deve-se evitar o teste de provocação oral devido ao maior risco de anafilaxia. 11
Tratamento
Depois de estabelecido diagnóstico ou mediante forte suspeita de ALV, deve-se proceder à exclusão total da proteína heteróloga da dieta da criança. 4,11,13
Apenas 0,5% das crianças em aleitamento materno exclusivo apresentam manifestações clínicas associadas à alergia à proteína do leite de vaca, sensibilizadas via leite humano pela mãe que consome leite de vaca. 7 Em sua maioria, essas manifestações são leves ou moderadas. 16 Somente nesse caso pode-se orientar exclusão de leite de vaca e seus derivados da dieta da mãe como forma de tratamento. 23,26,27
A Sociedade Européia de Gastroenterologia, Hepatologia e Nutrição Pediátrica (ESPGHAN)11 recomenda como tratamento de ALV a introdução de fórmulas, após 6 meses de idade, à base de proteína extensamente hidrolisada de soja ou leite de vaca ou a base de aminoácidos, não recomendando fórmula à base de proteína isoladade soja. 11,28 As duas fórmulas são igualmente eficazes na redução dos sintomas, sendo as fórmulas de aminoácidos mais utilizadas nos casos de reação às de proteína extensamente hidrolisadas. 4,11,28,29 Já a Academia Americana de Pediatria sugere considerar as fórmulas de isolado de proteína de soja nas alergias mediadas por IgE, sendo recomendadas somente a partir dos 6 meses de vida. 30
A Sociedade Brasileira de Pediatria (SBP) considera as duas posições como opções para o tratamento e recomenda nas crianças tanto na suspeita de ALV não mediada por IgE quanto na ALV IgE mediada em menores de 6 meses de idade: aleitamento materno exclusivo durante os primeiros 6 meses de vida, porém, se não for possível, iniciar fórmula extensamente hidrolisada. Já na suspeita de ALV IgE mediada em crianças com idade maior ou igual a 6 meses pode-se iniciar fórmula à base de proteína de soja ou a fórmula extensamente hidrolisada. 1
Os lactentes devem ficar em isenção da proteína do leite de vaca pelo menos por 6 meses, durante o tratamento. Pode-se estender até 9 ou 12 meses de isenção. Nos casos com reação imediata grave deve-se esperar até 18 meses para realizar novo teste de provocação oral, após dosagens de IgE. 11
Orientações Nutricionais
O tratamento nutricional objetiva evitar a progressão da doença, a piora dos sinais e sintomas e garantir à criança crescimento e desenvolvimento adequados. Logo, a orientação nutricional na alergia à proteína do leite de vaca constitui em etapa importante no tratamento.
A criança deve ser avaliada quanto ao seu estado nutricional, sócio-cultural e economicamente. Deve-se realizar um recordatório alimentar de no mínimo quatro dias – incluindo um dia de final de semana. A partir de então se pode ter uma idéia da alimentação da criança, a fim de evitar uma ingestão calórica insuficiente para a idade. 1
A ingestão de micronutrientes deve ser adequada para se evitar carências nutricionais específicas e possibilitar metabolismo adequado. 31 Em estudo recente, Seppo et al demonstrou ingestão adequada de zinco, ferro, riboflavina e vitamina E tanto em crianças que usavam fórmula à base de proteína da soja quanto hidrolisado protéico. Não houve adequação na ingestão diária de cálcio, havendo necessidade de suplementação oral em ambos os casos. 32
A avaliação nutricional e da alimentação da criança deve ser seqüencial com o propósito de se evitar dietas muito restritivas ou transgressões da dieta de exclusão. Orientações quanto aos alimentos industrializados adquiridos devem ser dadas aos familiares. Deve-se orientar a leitura de rótulos e educar quanto aos termos presentes nas informações nutricionais dos alimentos que podem indicar presença de traços de leite ou algum componente do leite como: caseinato, soro/whey, lactoglobulina, caseína e lactoferrina. Tais orientações podem evitar que ocorra uma transgressão não intencional à dieta de exclusão.13
Profilaxia
A Organização Mundial da Saúde (OMS) recomenda o aleitamento materno exclusivo até os 6 meses de vida, levando em consideração, não somente os aspectos de prevenção de alergia alimentar, mas também outros aspectos nutricionais, como profilaxia de infecções respiratórias e intestinais. A introdução da alimentação complementar não é recomendada antes dos 6 meses de idade pela OMS, 33 porém em posicionamento recente, a Academia Americana de Pediatria discute a possibilidade de iniciá-la entre os 4 e os 6 meses de idade6. Nesse período, haveria uma janela imunológica em que o contato com o alimento promoveria imunomodulação da resposta das células T, o que induziria tolerância a este alimento. 6 Já a introdução do leite de vaca é recomendada somente a partir de 1 ano de idade. 27
Alguns trabalhos têm demonstrado a diminuição da incidência de alergia ao amendoim, ovo e peixe em populações em que esses alimentos foram introduzidos antes de um ano e após os seis meses de idade. As Academias Americana, Européia e Canadense de Pediatria orientam introdução dos alimentos sólidos após 4 a 6 meses de idade. 6,11,34
A exclusão da proteína do leite de vaca da dieta da mãe durante a lactação como medida de prevenção primária da ALV, não é recomendada. Achados recentes sugerem que restrições na dieta materna durante a gravidez ou a lactação não alteram o desenvolvimento do processo de sensibilização e alergia alimentar na infância. 23,26,27,34
Ao contrário do que se observa na prática clínica, fórmulas com proteína isolada de soja não são hipoalergênicas16 – assim como leites de cabra, ovelha e outros mamíferos1 – e não devem ser utilizadas como profilaxia a alergia alimentar. 11,22,27,29,31 Reações alérgicas à proteína de soja têm sido relatadas em 30% a 50% das crianças com ALV. 31
Referências
- Sociedade Brasileira de Pediatria; Associação Brasileira de Alergia e Imunologia. Consenso Brasileiro sobre Alergia Alimentar. Rev Bras Alerg Imunopatol. 2008;31(2):64-89.
- Sicherer SH, Sampson HA. Food Allergy. J Allergy Clin Immunol. 2006;117(2):470-5.
- Herz, U. Immunological Basis and Management of Food Allergy. J Pediatr Gastroenterol Nutr. 2008;47:54–7.
- Niggemann B, von Berg A, Bollrath C, Berdel D, Schauer U, Rieger C, et al. Safety and efficacy of a new extensively hydrolyzed formula for infants with cow’s milk protein allergy. Pediatr Allergy Immunol. 2008;19:348–54.
- Niggemann B, Beyer K. Diagnosis of food allergy in children: Toward a standardization of food challenge. J Pediatr Gastroenterol Nutr. 2007;45:399-404.
- Greer FR, Sicherer SH, Burks AW and the Committee on Nutrition and Section on Allergy and Immunology. Effects of Early Nutritional Interventions on the Development of Atopic Disease in Infants and Children: The Role of Maternal Dietary Restriction, Breastfeeding, Timing of Introduction of Complementary Foods, and Hydrolyzed Formulas. Pediatrics. 2008;121(1):183-91.
- Brill, H. Approach to Milk Protein Allergy in Infants. Can Fam Physician. 2008;54:1258-64.
- Meyer, R. New Guidelines for Managing Cow´s Milk Allergy in Infants. J Fam Health Care. 2008;18(1):27-30.
- Husby, S. Food Allergy as Seen by a Paediatric Gastroenterologist. J Pediatr Gastroenterol Nutr. 2008;47(2):49–52.
- Vieira MC, de Morais MB, Spolidoro JVN, Toporovski MS, Cardoso AL, Araujo GTB, et al. A Survey on Clinical Presentation and Nutritional Status of Infants with Suspected Cow’s Milk Allergy. BMC Pediatrics. 2010;10:25.
- Koletzko S, Niggemann B, Arato A, Dias JA, Heuschkel R, Husby S, et al. Diagnostic Approach and Management of Cow’s-Milk Protein Allergy in Infants and Children: ESPGHAN GI Committee Practical Guidelines. JPGN. 2012;55(2):221-29.
- Pajno GB, Caminiti L, Salzano G, Crisafulli G, Aversa T, Messina MF,et al. Comparison between two maintenance feeding regimens after sucessful cow’s milk oral desensitization. Pediatr Allergy Immunol. 2013;24: 376–81.
- Dambacher WM, de Kort EHM, Blom WM, Houben GF, de Vries E.Doubled-blind placebo-controlled food challenges in children with alleged cow’s milk allergy: prevention of unnecessary elimination dites and determination of eliciting doses. Nutrition Journal. 2013, 12:22. Available from: http://www.nutritionj.com/content/12/1/22.
- Sampson. Update on food allergy. J Allergy Clin Immunol. 2004;113(5):805-19.
- Martorell A, Plaza AM, Boné J, Nevot S, García Ara MC, Echeverria L, et al. Cow’s milk protein allergy. A multi-centre study: clinical and epidemiological aspects. Allergol Immunopathol (Madr). 2006;34(2):46-53.
- Vandenplas Y, Brueton M, Dupont C, Hill D, Isolauri E, Koletzko S, et al. Guidelines for the Diagnosis and Management of Cow’s Milk Protein Allergy in Infants. Arch Dis Child. 2007;92:902-8.
- Gushken AKF, Castro APM, Yonamine GH, Corradi GA, Pastorino AC, Jacob CMA. Double-blind, placebo-controlled food challenges in Brazilian children: Adaptation to clinical practice. Allergol Immunopathol (Madr). 2013;41(2):94-101.
- Sommanus S, Kerddonfak S, Kamchaisatian W, Vilaiyuk S, Sasisakulporn C, Teawsomboonkit W, et al. Cow’s milk proteína allergy: immunological response in children with cow’s milk protein tolerance. Asian Pac J Allergy Immunol. 2013;32:171-7.
- Shek LPC, Bardina L, Castro R, Sampson HA, Beyer K. Humoral and cellular responses to cow milk proteins in patients with milk-induced IgE-mediated and non-IgE mediated disorders. Allergy. 2005;60:912-9.
- Caldeira F, Cunha J, Ferreira MG. Alergia a Proteínas de Leite de Vaca: um Desafio Diagnóstico. Acta Med Port. 2011;24:505-10.
- Osborn David A, Sinn John KH. Formulas containing hydrolysed protein for prevention of allergy and food intolerance in infants. Cochrane Database of Syst Rev. 2009;(3):CD003664.
- Osborn DA, Sinn J. Soy formula for prevention of allergy and food intolerance in infants. Cochrane Database Syst Rev. 2006 Oct 18;(4):CD003741.
- Zeiger, RS. Dietary Aspects of Food Allergy Prevention in Infants and Children. J Pediatr Gastroenterol Nutr. 2000;1(30):77-86.
- Cocco RR, Camelo-Nunes IC, Pastorino AC, Silva L, Sarni ROS, Filho NAR, et al. Abordagem laboratorial no diagnóstico da alergia alimentar.Rev Paul Pediatr. 2007;25(3):258-65.
- Correa FF, Vieira MC, Yamamoto DR, Speridião PG, de Morais MB. Teste de desencadeamento aberto no diagnóstico de alergia à proteína do leite de vaca. J Pediatr. 2010;86(2):163-166.
- Thygarajan A, Burks AW. American Academy of Pediatrics recommendations on the effects of early nutritional interventions on the development of atopic disease. Curr Opin Pediatr. 2008;20(6):698-702.
- Heine RG, Tang MLK. Dietary approaches to the prevention of food allergy. Curr Opin Clin Nutr Metab Care. 2008;11:320-28.
- Vandenplas Y, De Greef E, Hauser B, Paradice Study Group; Paradice Study Group. An extensively hydrolysed rice protein-based formula in the management of infants with cow’s milk protein allergy: preliminary results after 1 month. Arch Dis Child. 2014;99:933–6.
- Lifschitz, C. Is There a Consensus in Food Allergy Management? J Pediatr Gastroenterol Nutr. 2008;47:58–9.
- American Academy of Pediatrics. Committee on Nutrition: Hypoallergenic infant formula. Pediatrics 2000;106:346-9.
- Agostoni C, Axelsson I, Goulet O, KoletzkoB, Michaelsen KF, Puntis J, et al. Soy Protein Infant Formulae and Follow-On Formulae: A Commentary by the ESPGHAN Committee on Nutrition. J Pediatr Gastroenterol Nutr. 2006;42:352-61.
- Seppo L, Korpela R, Lönnerdal B, Metsäniitty L, Juntunen-Backman K, Klemola T, et al. A Follow-up Study of Nutrient Intake, Nutritional Status and Growth in Infants with Cow Milk Allergy Fed either a Soy Formula or an extensível Whey Formula. Am J Clin Nutr. 2005;82:140–5.
- Brasil. Ministério da Saúde. Guia alimentar para crianças menores de 2 anos/Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção à Saúde. Organização Pan-Americana da Saúde – Brasília: Ministério da Saúde, 2005.
- Chin B, Chan ES, Goldman RD. Early exposure to food and food allergy in children. Can Fam Physician. 2014;60:338-9.
Anexos
| Tabela 1 – Principais Sinais e Sintomas na Alergia à Proteína do Leite de Vaca | |||||
| Sistemas Acometidos | Lactentes e crianças | Crianças mais velhas | IgE mediada | IgE não mediada | Reação imediata (dentro de minutos a 2 horas) |
| Gastrointestinal | Disfagia
Refluxo gastresofágico Cólica, dor abdominal Vomito Anorexia, recusa pra alimentar Diarréia com ou sem perda de proteina ou sangue Contipação com ou sem hiperemia perianal Redução na motilidade Sangue oculto nas fezes |
Disfagia
Refluxo gastroesofágico Dispepsia Náusea, vômito Anorexia, saciedade precoce Diarréia com ou sem perda de proteína ou sangue Constipação Dor abdominal Sangue oculto nas fezes |
Manifestações orais de alergia
Náusea, vômito Cólica Diarréia |
Refluxo gastroesofágico
Enteropatia transitória Enteropatia perdedora de proteína Colite Constipação Dificuldade de crescimento |
vômito |
| Trato Respiratório | Corrimento nasal
Sibilância Tosse crônica (sem causa infecciosa) |
Corrimento nasal
Sibilância Tosse crônica (sem causa infecciosa) |
Rinoconjuntivite
Sibilância Tosse crônica(sem causa infecciosa) Edema de laringe Otite média supurativa |
Hemossiderose pulmonar
(Síndrome de Heiner) |
Tosse ou estridor
Dificuldade de respirar |
| Pele | Urticária (sem outras causas definidas)
Eczema atópico Angioedema (edema de lábios ou pálpebra) |
Urticária (sem outras causas definidas)
Eczema atópico Angioedema |
Dermatite atópica
Urticária Angioedema |
Rash cutâneo
Dermatite atópica |
Urticária
Angioedema |
| Geral | Sintomas de choque com acidose metabólica grave, vômito e diarréia (enterocolite induzida por proteína alimentar) | Anafilaxia | Anafilaxia | Anafilaxia
Enterocolite induzida por proteína alimentar |
|
Fonte: Brill, 2008; Koletzko,2012.
| Tabela 2 – Indicações de realização do Teste de Provocação Oral |
| Estabelecer diagnóstico de alergia à proteína do leite de vaca após exclusão da proteína da dieta |
| Diversos alimentos suspeitos |
| Reação prévia do tipo anafilática |
| Tentativa de estabelecer relação causa e efeito entre alérgeno e sintomas |
| Suspeita de reações alérgicas não mediadas por IgE ou na forma mista |
Fonte: Cocco, 2007.
Autores
Gustavo Carreiro Pinasco: Nutrólogo Pediátrico Mestrando em Saúde Pública – Faculdade de Medicina do ABC (FMABC) Membro do Laboratório de Delineamento de Estudos e Escrita Científica da FMABC – (Professor da Discilpina de Pediatria da Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória (EMESCAM)).
Elizandra Cola: Graduanda em Medicina – Universidade Federal do Espírito Santo – (Estudante).
Valmin Ramos Da Silva: Doutor Em Pediatria Pela Universidade Federal De Minas Gerais (Ufmg). Professor Do Programa De Pós-Graduação: Mestrado Em Políticas Públicas E Desenvolvimento Local, (Emescam).
Katia Valéria Manhabusque: Mestre Em Pediatria Pela Universidade De São Paulo (USP). Professora De Pediatria Da Emescam.
Luiz Carlos de Abreu: Pós-doutor em Saúde Pública. Docente do programa de Stricto sensu em Ciências da Saúde da Faculdade de Medicina do ABC, Santo André, SP.